Altre tipologie di laser usate in Urologia
Altre tipologie di laser utilizzate in Urologia.
Dalle prime sperimentazioni nel 1966, l’applicazione del laser in ambito urologico ha subito continui e significativi miglioramenti inerenti il tipo di sorgente e la lunghezza d’onda del laser, la tipologia delle fibre ottiche impiegate e la precisione dell’applicazione della radiazione, estendendone le potenziali indicazioni cliniche dal trattamento dei calcoli urinari a quello di patologie benigne e maligne a carico della vescica e delle alte vie urinarie (stenosi, neoplasie, ecc.), fino al trattamento della ipertrofia prostatica benigna.
In generale, i risultati del trattamento laser nelle patologie sopraccitate sono risultati sovrapponibili, se non superiori, a quelli forniti dalle metodiche chirurgiche tradizionali, ma con una netta riduzione del rischio operatorio ed una notevole diminuzione della degenza post-operatoria.
Il laser (acronimo inglese di “Light Amplification by Stimulated Emission of Radiation”) è rappresentato da un sistema fisico ed ottico sofisticato (fig. 1a) in grado di amplificare ed emettere una radiazione elettromagnetica coerente, collimata e monocromatica (fig. 1b), il che significa un intenso fascio di energia unidirezionale, caratterizzato da minima divergenza, orientabile con precisione sul bersaglio.
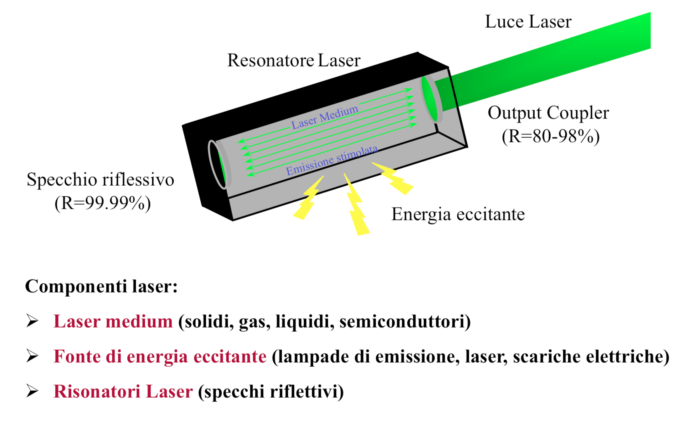
Figura 1a
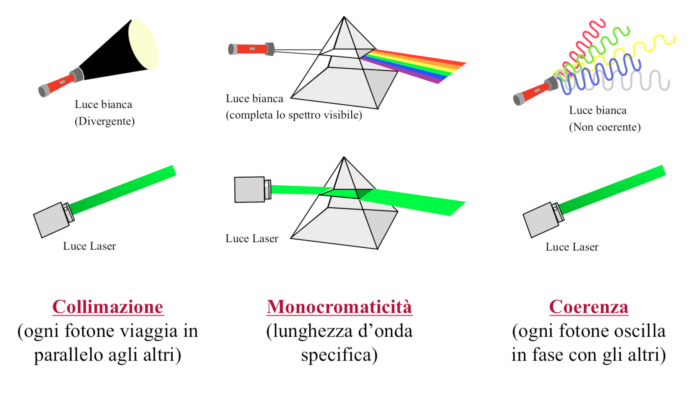
In estrema sintesi, ciascun tipo di laser è caratterizzato dall’emissione stimolata di radiazioni aventi una ben definita lunghezza d’onda che dipende dal tipo di sorgente utilizzata. A sua volta la lunghezza d’onda determina l’assorbimento della radiazione laser da parte del bersaglio (fig. 2a) e, conseguentemente, la profondità di penetrazione nei tessuti (fig 2b) e il tipo di azione esercitata su di essi. Il fascio laser viene focalizzato dalla macchina e convogliato sul bersaglio mediante apposite fibre in grado di trasmettere la radiazione alla loro estremità, con minimi assorbimento e dispersione energetica.
[/fusion_text][fusion_text]
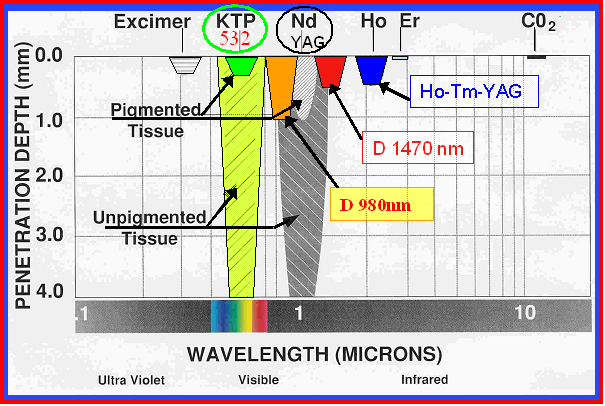
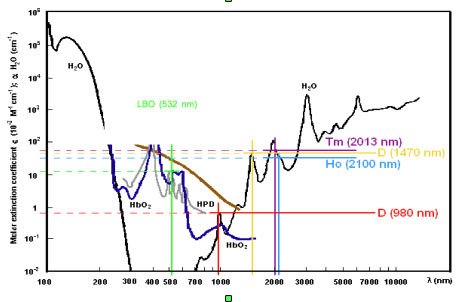
Negli ultimi 15 anni sono state testate molteplici sorgenti laser che, sebbene con approcci talora discutibili e alterne fortune, hanno contribuito a tracciare delle linee guida utili per il miglioramento dei trattamenti laser in ambito urologico: nel 1968 il laser a rubino, nel 1983 il neodimio, nel 1987 il dye-laser, nel 1989 il laser ad alexandrite, nel 1992 quello ad eccimeri, nel 1996 il laser ad olmio e nel 2002 il Freddy laser.
Ad oggi, il laser ad olmio (o Ho:YAG laser) rappresenta indubbiamente la sorgente più versatile a disposizione dell’urologo perché consente di trattare un’ampia gamma di patologie con grande efficacia ed elevati margini di sicurezza. Sorgenti laser a ridotta potenza di esercizio (fino a 30-40 W) sono impiegate nel trattamento dei calcoli urinari e delle patologie benigne e maligne interessanti tutta la via urinaria, mentre sono necessarie sorgenti ad elevata potenza (>50W) per il trattamento della ipertrofia prostatica.
Il laser a olmio emette una radiazione ad impulso della lunghezza d’onda di 2100 nm, vicina all’infrarosso e quindi non visibile. Tale lunghezza d’onda ha un alto coefficiente di assorbimento da parte dell’acqua, ciò significa che circa il 95% della radiazione è assorbita in 0.5 mm di acqua. In pratica, considerato l’elevato contenuto di acqua dei tessuti corporei, questi 0.5 mm corrispondono alla profondità della penetrazione tessutale. Ciò fa sì che questo laser risulti estremamente maneggevole e sicuro, con un’azione sui tessuti sempre «a vista» e pertanto con scarse probabilità di danni involontari al tessuto sano sottostante.
Nell’ambito dell’ipertrofia prostatica, il trattamento con laser ad olmio ha subito negli anni un progressivo sviluppo, passando dalla semplice ablazione laser del tessuto, la cosiddetta HoLAP, procedura estremamente lenta e poco performante, idonea esclusivamente per il trattamento di piccole prostate, alla resezione laser prostatica (HoLRP), procedura simile alla tradizionale resezione endoscopica di prostata – TURP – ma condotta con il laser, per finire alla HoLEP, una vera e propria enucleazione dell’adenoma prostatico, resa possibile dall’utilizzo della fibra laser come un bisturi. L’adenoma viene distaccato completamente dalla capsula prostatica e quindi sospinto in vescica dove, attraverso una procedura di “morcellazione”, verrà ridotto in frammenti estraibili attraverso lo strumento endoscopico. In mani esperte, la tecnica può essere estesa a prostate di peso superiore ai 100 grammi, tradizionalmente operate “a cielo aperto” dalla maggior parte degli urologi, ma può richiedere lunghi tempi di intervento (talora superiori alle 2 ore) e grande esperienza da parte del chirurgo.
Un percorso evolutivo analogo ai trattamenti con l’olmio è stato compiuto anche nel caso dell’utilizzo della sorgente laser in teoria forse più completa, ossia il laser al tulio (o Tm:YAG laser). Analogamente all’olmio, il tulio è in grado di emettere una radiazione alla lunghezza d’onda di 2013 nm, anch’essa molto vicina al medesimo picco di assorbimento dell’acqua con una conseguente profondità di penetrazione tessutale di soli 0.3 mm. A differenza dell’olmio, l’erogazione non si verifica ad impulsi ma in modo continuo, rendendo tale laser forse più appropriato per il trattamento dei tessuti molli, in particolare della prostata, ma inefficace sui calcoli urinari.
Il laser al tulio è stato impiegato nel trattamento dell’ostruzione prostatica con tecniche operatorie simili a quelle dell’olmio, presentando rispetto ad esso dei potenziali vantaggi legati ad una superiore qualità del fascio, ad una maggiore precisione di incisione ed alla erogazione del laser in modalità continua. L’evoluzione procedurale è passata dalla semplice vaporizzazione della prostata (ThuVAP) alla vapo-resezione (ThuVARP), successivamente alla vapo-enucleazione (ThuVEP), per arrivare infine alla enucleazione della prostata con laser al tulio (la cosiddetta ThuLEP).
Grazie alle sue caratteristiche, il tulio consente rispetto all’olmio una più rapida ablazione e contestuale migliore coagulazione del tessuto prostatico. Limite significativo del trattamento con questo laser è tuttavia l’effetto simil-“carbonizzazione” a carico dei tessuti trattati (che in realtà sono semplicemente sporcati di marrone), che rende difficile, per i meno esperti, l’identificazione del piano capsulare durante la fase di enucleazione.
Altra piattaforma laser utilizzata oggi per il trattamento dell’ipertrofia prostatica è rappresentata dal laser a diodi (o a semiconduttori), erogante contemporaneamente una doppia radiazione a diversa lunghezza d’onda (980 e 1470 nm). La radiazione a 980 nm, caratterizzata da un elevato assorbimento nel sangue e da un ridotto assorbimento nell’acqua, era già stata impiegata da sola in passato per la cosiddetta “Selective Light Vaporization” della prostata. La radiazione continua con lunghezza d’onda di 1470 nm è caratterizzata invece da un’elevata capacità di assorbimento da parte dell’acqua, rendendo ipotizzabile la generazione all’estremità della fibra di una bolla di plasma ad alta energia, necessaria per la frantumazione dei calcoli. Combinando le due lunghezze d’onda del laser a diodi in un’unica piattaforma, è stato possibile sfruttare contemporaneamente l’elevata efficacia coagulativa del laser a 980 nm con il potere termoablativo della radiazione a 1470 nm, garantendo da un lato una fotovaporizzazione della prostata piuttosto efficace e sicura e suggerendo dall’altro anche un suo possibile ruolo nel trattamento della calcolosi urinaria.
